Envelhecimento mais acelerado em Americana e Santa Bárbara d’Oeste se soma a uma geração que se recusa a parar, e o resultado aparece nos consultórios de ortopedia da RMC
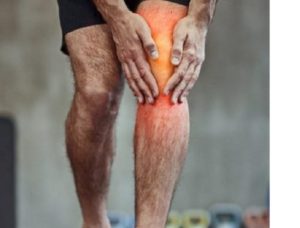
A imagem é familiar nas praças de Americana, no comércio de Santa Bárbara d’Oeste e nas caminhadas matinais ao redor do Lago do Parque Ecológico. Adultos entre 55 e 70 anos, ainda na ativa, ainda em ritmo de trabalho ou cuidando de netos pequenos, começam a mancar discretamente.
Primeiro só ao acordar. Depois ao subir escadas. Por fim, a dor passa a ditar quanto tempo eles conseguem ficar de pé. O joelho começou a falhar antes da rotina permitir.
A cena se repete porque a Região Metropolitana de Campinas (RMC) envelhece em ritmo mais rápido que a média do estado de São Paulo. Dados da Fundação Seade, com base no Censo do IBGE, apontam que Americana tem a média de idade mais alta entre as cidades da Região do Polo Têxtil (38,8 anos), seguida de perto por Santa Bárbara d’Oeste (38,6), ambas acima da média paulista, que é de 36,8.
Não é uma diferença pequena. É a marca de um perfil demográfico que projeta pico populacional já entre 2030 e 2040 e início de redução logo depois, com o número de idosos crescendo enquanto o de crianças encolhe.
O joelho é o primeiro a sentir.
Uma doença que cresce com a longevidade
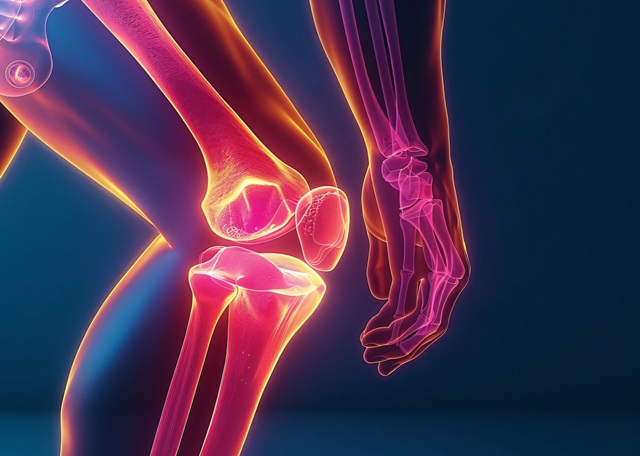
A artrose do joelho, também chamada de osteoartrose ou artropatia degenerativa, é uma doença reumática caracterizada pelo desgaste progressivo da cartilagem que reveste a articulação.
Quando essa cobertura se afina, o atrito entre os ossos passa a gerar dor, inchaço e perda gradual de movimento. O processo é lento, silencioso na fase inicial e quase sempre subdiagnosticado por anos.
O Ministério da Saúde estima que mais de 15 milhões de brasileiros convivem com algum grau de artrose, e a concentração entre idosos é o ponto que mais preocupa os ortopedistas.
Levantamentos epidemiológicos publicados em revistas médicas brasileiras mostram que cerca de 20% dos adultos no país têm a doença em alguma articulação, e que após os 65 anos a prevalência salta para algo próximo de 85% quando se considera a evidência radiográfica.
Em palestras na USP, especialistas em ortopedia já apontaram que após os 70 anos entre um terço e metade da população apresenta artrose de joelho com relevância clínica.
“O joelho ocupa posição de destaque por uma razão simples e mecânica. Ele sustenta boa parte do peso do corpo e absorve impacto a cada passo, agachamento ou descida de escada. Cada quilo a mais no peso corporal representa cerca de quatro quilos de carga adicional sobre a articulação. Em uma região com sobrepeso disseminado entre adultos, o cálculo se torna severo”, destaca Dr. Ulbiramar Correia, especialista em ortopedia do joelho na capital goiana.
Por que o problema chega antes na RMC
Existe um detalhe que diferencia o perfil da RMC do restante do interior paulista. A região, historicamente industrial e com forte presença de comércio e serviços, tem uma população de trabalhadores que passou décadas em pé, em chão de fábrica, em loja, em obra. A combinação de carga ocupacional repetitiva, sobrepeso e envelhecimento aciona a artrose mais cedo do que a média demográfica sugeriria.
A esse cenário se soma um fenômeno relativamente novo. A geração que hoje tem entre 55 e 70 anos não aceita reduzir o ritmo. Caminha, viaja, cuida de netos pequenos, faz musculação, joga futebol amador, pedala na ciclovia da Avenida Brasil.
É um perfil que chega ao consultório com queixa funcional concreta: parou de jogar bola, parou de subir escada sem se segurar no corrimão, parou de carregar a sacola da feira até em casa. A dor crônica não é mais aceita como destino do envelhecimento.
O ortopedista paulista Marcos Demange, da USP, tem chamado atenção justamente para isso em entrevistas recentes ao Jornal da USP. A doença, antes encarada como inevitável depois dos 60, hoje é tratada de forma muito mais agressiva quando o diagnóstico é precoce.
Reduzir peso, fortalecer a musculatura ao redor da articulação, fazer fisioterapia direcionada e usar medicamentos para controle da dor evitam ou adiam significativamente a indicação cirúrgica nos casos iniciais.
O problema é que o diagnóstico raramente é precoce.
A escolha do especialista pesa no resultado
Quem chega ao consultório com dor instalada há cinco, oito, dez anos costuma ter um quadro radiográfico mais avançado do que admitia. Nesses casos, a decisão clínica deixa de ser sobre como evitar a cirurgia e passa a ser sobre quando fazer, com qual técnica e por meio de quem.
Aqui aparece um fator que pacientes da RMC ainda subestimam. Cirurgia de prótese total de joelho é procedimento de alta complexidade, com curva de aprendizado longa e resultado fortemente dependente da experiência do cirurgião.
Estudos clínicos mostram que volume cirúrgico anual do profissional, planejamento pré-operatório e técnica de posicionamento dos componentes são variáveis que se traduzem em durabilidade do implante e em qualidade da recuperação funcional.
Foi por isso que cresceu, nos últimos anos, o movimento de pacientes de cidades médias do interior paulista buscando avaliação com referências fora do eixo entre Campinas e São Paulo.
Goiânia, em particular, se consolidou como polo de turismo médico em ortopedia, com volume cirúrgico expressivo e adoção precoce de tecnologias como prótese navegada e cirurgia robótica.
Para quem está procurando o profissional certo, vale identificar os maiores especialistas em prótese de joelho verificando formação acadêmica, registro no conselho regional, RQE específico para cirurgia do joelho, vínculo com sociedades como SBOT e SBCJ e volume real de procedimentos realizados.
A diferença entre um ortopedista geral e um cirurgião de joelho com dedicação exclusiva à área pode parecer sutil em consulta, mas se reflete diretamente nas decisões intraoperatórias e no resultado do paciente cinco, dez, vinte anos depois.
O que diz a literatura sobre o procedimento
Estudo publicado no Brazilian Journal of Health Review analisou dados do DATASUS entre 2014 e 2023 e identificou crescimento de 52% no volume de artroplastias totais de joelho no período pós-pandemia, depois de uma queda de 32% durante o isolamento social.
Parte desse salto se explica pelo represamento de cirurgias eletivas suspensas em 2020 e 2021, mas o envelhecimento populacional sustenta uma tendência estrutural de alta. O número de artroplastias no pós-pandemia já superou em quase 23% o volume pré-pandemia, segundo os mesmos dados do SUS.
A literatura ortopédica é consistente sobre a durabilidade do procedimento bem indicado e bem executado. Estudos de seguimento de longo prazo mostram que cerca de 90% das próteses totais de joelho continuam funcionais após 20 anos, e que a satisfação dos pacientes operados em estágio adequado da doença supera 85%.
Um trabalho brasileiro publicado na Revista Brasileira de Ortopedia avaliou 47 pacientes com seguimento médio de cinco anos e relatou pontuação funcional média de 87 pontos pela escala do Hospital for Special Surgery, patamar considerado excelente.
Tecnologias mais recentes, como a navegação computadorizada e a assistência robótica no posicionamento dos componentes, têm demonstrado melhor alinhamento mecânico em revisões publicadas em 2024 e 2025.
Os ganhos clínicos consistentes ainda estão sendo medidos no médio prazo, mas o consenso atual é de que a tecnologia complementa a experiência do cirurgião, não a substitui.
O preparo pré-operatório do paciente, com fortalecimento muscular, perda de peso quando indicada e controle de comorbidades como diabetes e hipertensão, continua sendo a variável mais subestimada do processo.
Informação que circula fora do consultório
Um traço que mudou nos últimos anos é o paciente chegar à consulta já com pesquisa feita. Vídeos no Instagram, podcasts médicos, matérias jornalísticas e comunidades online de pacientes operados criaram um circuito informal de educação que, quando bem usado, encurta a distância entre o sintoma e o tratamento.
É por esse motivo que seguir perfis no Instagram de especialistas em joelho tem se tornado parte da pesquisa de pacientes que querem entender melhor o procedimento antes da consulta.
Ver o profissional explicar a indicação cirúrgica, mostrar exames, apresentar trajetórias de recuperação e desmistificar o pós-operatório oferece um nível de transparência que folhetos e sites institucionais raramente conseguem. Não substitui a avaliação presencial, mas ajuda a separar quem domina a técnica de quem apenas oferece o procedimento.
A escuta direta do profissional, somada a fontes editoriais sérias, reduz uma das maiores barreiras do tratamento da artrose: a demora do paciente em aceitar que o problema existe.
Quando a indicação é a cirurgia
Nem toda artrose vira prótese. A decisão cirúrgica passa por um conjunto de critérios clínicos e funcionais, não apenas radiográficos. Dor que não responde a tratamento conservador por seis meses ou mais, perda significativa de mobilidade, deformidade do eixo do membro, falha de medicação anti-inflamatória, fisioterapia bem conduzida sem resposta e impacto importante na qualidade de vida são os sinais que orientam o ortopedista a propor a cirurgia.
O perfil do paciente também conta. Idade, peso, nível de atividade desejado, comorbidades, expectativa de uso da articulação e capacidade de aderir ao protocolo de reabilitação compõem o quadro.
Pacientes que chegam à artroplastia em estágio precoce de degeneração, com massa muscular preservada e sem comorbidades graves, costumam retomar atividades funcionais entre o terceiro e o sexto mês após a cirurgia. Os que esperaram demais, com perda muscular importante e múltiplas alterações associadas, exigem reabilitação mais longa e podem ter ganho funcional menor.
“É um cálculo individualizado. E é justamente isso que faz da escolha do cirurgião uma variável tão decisiva quanto a escolha do momento da operação”, relatam médicos do COE, unidade voltada ao atendimento ortopédico em Goiânia.
A pergunta que adia o tratamento
A maior parte dos pacientes da RMC que chegam ao consultório com artrose em estágio avançado conviveu com dor por anos sem buscar avaliação especializada. A explicação que aparece com frequência é a mesma: “achei que era da idade”. A frase resume um problema cultural que custa caro. Em ortopedia, a expressão “da idade” costuma esconder uma doença tratável que, ignorada, vira um problema cirúrgico.
Para a geração que hoje tem entre 55 e 70 anos na região, a equação mudou. A expectativa de vida cresceu, a aposentadoria não significa mais inatividade física, e o joelho desgastado deixou de ser destino aceitável.
Buscar avaliação especializada na primeira queixa persistente, exigir investigação completa, comparar opiniões e procurar profissionais com volume cirúrgico relevante são os movimentos que separam quem chega à prótese ainda com músculo, ainda com peso controlado, ainda com saúde para encarar o procedimento, de quem chega tarde demais para uma cirurgia que poderia ter sido evitada ou adiada por uma década.
Acompanhar matérias jornalísticas sobre artropatia degenerativa publicadas em veículos de imprensa reconhecidos faz parte dessa virada de comportamento. A doença ganhou espaço em portais de televisão, rádios regionais e cadernos de saúde justamente porque deixou de ser invisível para o paciente jovem-idoso.
Ler análises clínicas, conhecer dados epidemiológicos atualizados e entender os critérios de indicação cirúrgica antes da consulta transforma a relação com o ortopedista. Em vez de receber o diagnóstico de surpresa, o paciente chega preparado para participar da decisão.
A artrose vai continuar avançando junto com o envelhecimento da RMC. O que cada paciente faz ao primeiro sinal define se ela vai ditar o ritmo dos próximos vinte anos ou se vai ser apenas uma etapa tratada e superada.
Leia + sobre saúde